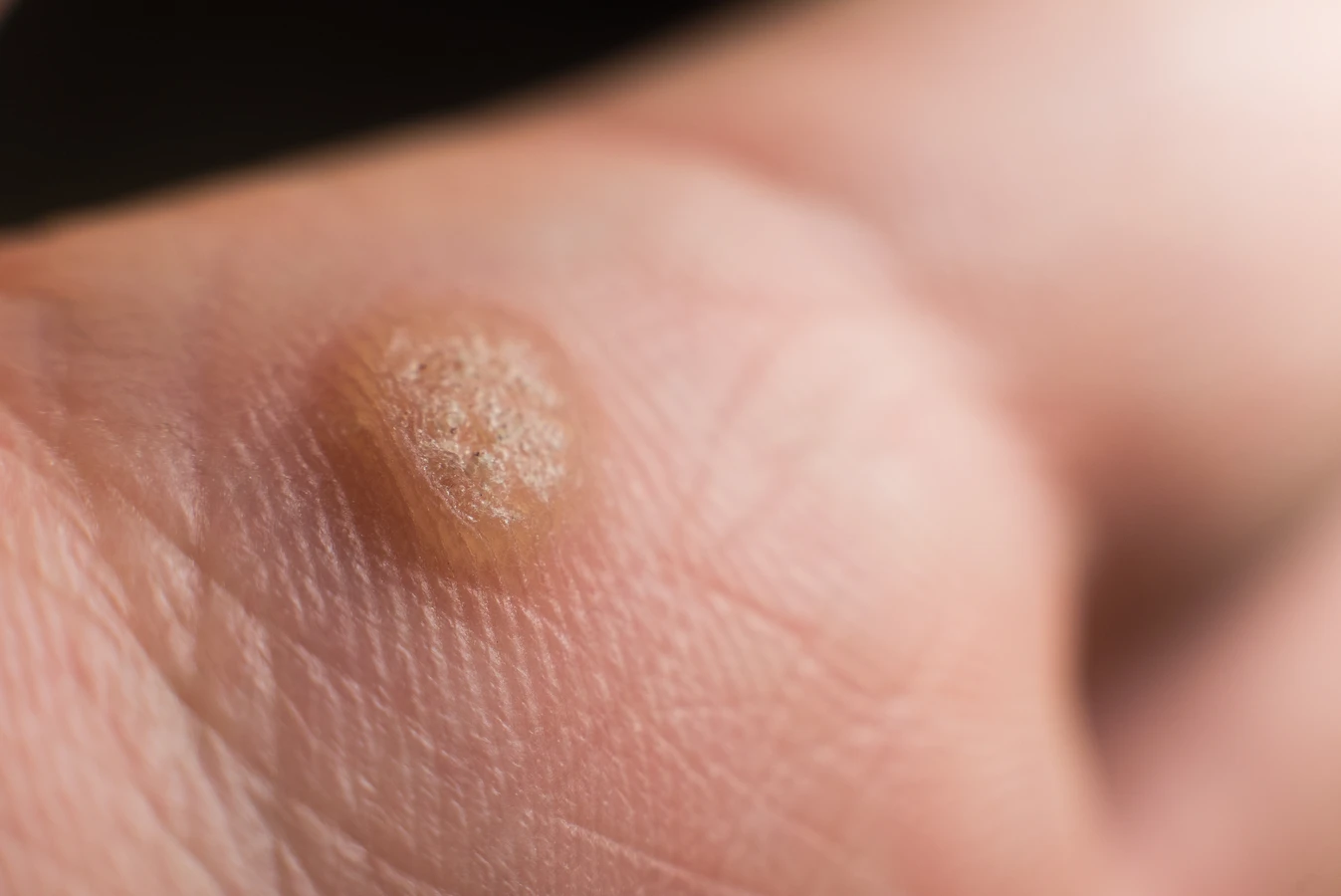
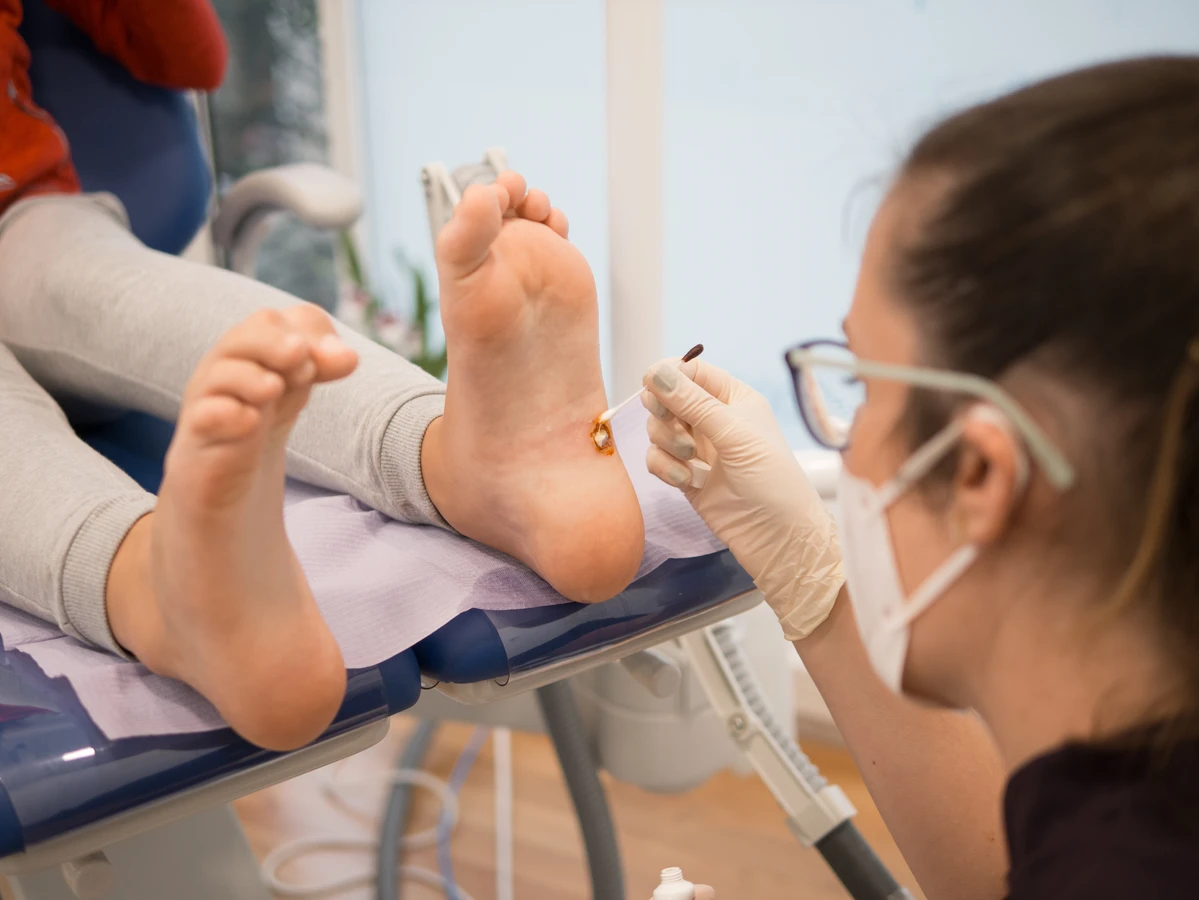
Kurzajki, znane również jako brodawki, to powszechne zmiany skórne, które potrafią pojawić się w różnych miejscach na ciele, wywołując dyskomfort i poczucie skrępowania. Ich obecność jest często mylnie przypisywana złej higienie lub innym błędnym przekonaniom. Prawdziwą przyczyną powstawania kurzajek jest infekcja wirusowa, konkretnie zakażenie wirusem brodawczaka ludzkiego, znanym jako HPV (Human Papillomavirus).
Wirus HPV jest niezwykle rozpowszechniony i istnieje ponad 100 jego typów. Niektóre z nich powodują powstawanie brodawek na dłoniach i stopach, inne mogą lokalizować się w okolicach narządów płciowych, a jeszcze inne są związane z rozwojem nowotworów. W kontekście kurzajek, mówimy głównie o typach wirusa, które atakują komórki naskórka, prowadząc do ich nadmiernego namnażania się i tworzenia charakterystycznych narośli. Wirus ten jest bardzo zaraźliwy i potrafi przetrwać w środowisku zewnętrznym przez długi czas, co ułatwia jego przenoszenie.
Należy podkreślić, że samo zetknięcie z wirusem HPV nie zawsze musi skutkować pojawieniem się kurzajki. Kluczową rolę odgrywa tutaj stan układu odpornościowego osoby zakażonej. Silny system immunologiczny jest w stanie skutecznie zwalczyć wirusa, zanim ten zdąży wywołać widoczne zmiany skórne. Osłabienie odporności, spowodowane stresem, chorobą, niedożywieniem czy przyjmowaniem leków immunosupresyjnych, zwiększa ryzyko rozwoju kurzajek po kontakcie z wirusem.
Wirus HPV przenosi się przez bezpośredni kontakt skóra do skóry lub poprzez kontakt z zakażonymi powierzchniami. Typowe miejsca, gdzie można zetknąć się z wirusem, to miejsca publiczne o podwyższonej wilgotności, takie jak baseny, sauny, szatnie czy siłownie. Rany, otarcia czy pęknięcia na skórze stanowią bramę dla wirusa, ułatwiając mu wniknięcie do organizmu. Czas inkubacji wirusa może być różny, od kilku tygodni do nawet kilku miesięcy, zanim pojawią się pierwsze widoczne brodawki.
Zrozumienie, że kurzajki są spowodowane infekcją wirusową, jest pierwszym krokiem do właściwego podejścia do ich leczenia i profilaktyki. Wiedza ta pozwala rozwiać wiele mitów i skupić się na metodach walki z samym wirusem oraz wzmacnianiu naturalnych mechanizmów obronnych organizmu.
Główne przyczyny powstawania kurzajek wirusowych
Główną i fundamentalną przyczyną powstawania kurzajek jest infekcja wirusowa wywołana przez specyficzne szczepy wirusa brodawczaka ludzkiego (HPV). Te wirusy mają zdolność do infekowania komórek naskórka, czyli najbardziej zewnętrznej warstwy skóry. Po wniknięciu do komórki, wirus przejmuje jej mechanizmy replikacyjne, zmuszając ją do produkcji kolejnych kopii wirusa. W efekcie dochodzi do niekontrolowanego namnażania się komórek naskórka w miejscu infekcji, co manifestuje się jako charakterystyczna, wyniosła zmiana – czyli kurzajka.
Nie każdy kontakt z wirusem HPV prowadzi do rozwoju brodawki. Skuteczność układu odpornościowego odgrywa kluczową rolę. Osoby z dobrze funkcjonującym systemem immunologicznym często są w stanie samodzielnie zwalczyć wirusa, zanim ten zdąży spowodować jakiekolwiek widoczne zmiany. Wirus może pozostawać w organizmie w stanie uśpienia przez długi czas, a aktywować się dopiero w momencie osłabienia naturalnych mechanizmów obronnych. Czynniki takie jak przewlekły stres, niedobory żywieniowe, choroby autoimmunologiczne, przyjmowanie leków immunosupresyjnych (np. po przeszczepach) czy ogólne wyczerpanie organizmu, mogą sprzyjać rozwojowi kurzajek.
Wirus HPV jest wysoce zaraźliwy i przenosi się głównie przez bezpośredni kontakt skóra do skóry. Można również zarazić się poprzez kontakt z przedmiotami lub powierzchniami, na których obecny jest wirus. Szczególnie podatne na infekcję są miejsca, gdzie skóra jest uszkodzona, na przykład przez drobne skaleczenia, zadrapania, otarcia czy pęknięcia. Uszkodzona bariera skórna ułatwia wirusowi wniknięcie do głębszych warstw naskórka.
Istnieje wiele typów wirusa HPV, a każdy z nich ma predyspozycje do infekowania określonych obszarów ciała. Typy HPV odpowiedzialne za powstawanie kurzajek na dłoniach i stopach (brodawki zwykłe i brodawki podeszwowe) różnią się od tych, które mogą prowadzić do zmian w okolicach narządów płciowych. Dlatego też, lokalizacja kurzajek może dać pewne wskazówki co do sposobu zakażenia.
Przenoszenie wirusa może nastąpić:
- Poprzez bezpośredni kontakt z osobą zakażoną, nawet jeśli zmiany skórne nie są widoczne.
- Przez kontakt z zakażonymi powierzchniami, takimi jak podłogi w publicznych łaźniach, basenach, saunach, siłowniach, a także wspólne ręczniki czy obuwie.
- Przez autoinokulację, czyli przeniesienie wirusa z jednej części ciała na inną, na przykład przez drapanie kurzajki i dotykanie innego miejsca na skórze.
Warto pamiętać, że okres inkubacji wirusa HPV jest zmienny i może trwać od kilku tygodni do nawet kilku miesięcy. Oznacza to, że od momentu zakażenia do pojawienia się widocznej kurzajki może minąć sporo czasu, co utrudnia dokładne zidentyfikowanie źródła infekcji.
Zrozumienie roli wirusa brodawczaka ludzkiego w powstawaniu kurzajek

Mechanizm działania wirusa polega na wnikaniu do komórek naskórka, zazwyczaj przez mikrourazy skóry. Po zakażeniu, wirus integruje swój materiał genetyczny z materiałem genetycznym komórki gospodarza lub pozostaje w niej w formie episomalnej. Następnie stymuluje komórkę do nieprawidłowego podziału i różnicowania, prowadząc do powstania hiperplazji, czyli nadmiernego namnażania się komórek. W rezultacie powstaje widoczna zmiana – kurzajka, która jest w rzeczywistości skupiskiem zainfekowanych, nieprawidłowo dzielących się komórek naskórka.
Nie wszystkie typy HPV wywołują kurzajki. Niektóre typy są odpowiedzialne za zmiany w obrębie narządów płciowych, gdzie mogą prowadzić do rozwoju brodawek płciowych (kłykcin kończystych), a nawet do rozwoju nowotworów szyjki macicy, odbytu czy gardła. Typy HPV odpowiedzialne za kurzajki skórne, takie jak te na dłoniach, stopach czy twarzy, zazwyczaj mają niskie ryzyko onkogenne, choć w rzadkich przypadkach mogą prowadzić do rozwoju raka skóry, szczególnie u osób z obniżoną odpornością.
Zaraźliwość wirusa HPV jest wysoka. Przenosi się on głównie przez bezpośredni kontakt skóra do skóry. W miejscach publicznych, takich jak baseny, sauny, siłownie czy wspólne szatnie, wirus może przetrwać na wilgotnych powierzchniach, takich jak podłogi, maty czy ręczniki, stanowiąc źródło zakażenia. Ułatwieniem dla wirusa są wszelkie uszkodzenia naskórka, takie jak skaleczenia, otarcia, pęknięcia czy suchość skóry. Wirus może również przenosić się przez autoinokulację, czyli poprzez drapanie istniejącej kurzajki i przenoszenie wirusa na inne obszary ciała.
Ważnym aspektem jest również rola układu odpornościowego w odpowiedzi na zakażenie HPV. Silny system immunologiczny jest w stanie skutecznie rozpoznać i zwalczyć wirusa, zapobiegając rozwojowi kurzajek lub ograniczając ich liczbę i rozmiar. Osłabienie odporności, spowodowane różnymi czynnikami, takimi jak choroby przewlekłe, przyjmowanie leków immunosupresyjnych, stres, niedobory pokarmowe czy wiek, zwiększa podatność na infekcję i rozwój brodawek. W niektórych przypadkach, szczególnie u dzieci, kurzajki mogą samoistnie ustępować wraz z wiekiem, co jest dowodem na skuteczne działanie układu odpornościowego.
Czynniki sprzyjające powstawaniu kurzajek na ciele
Chociaż za kurzajki odpowiada wirus HPV, istnieje szereg czynników, które mogą znacząco zwiększyć ryzyko zakażenia i rozwoju tych nieestetycznych zmian skórnych. Zrozumienie tych czynników jest kluczowe dla skutecznej profilaktyki i minimalizowania ryzyka nawrotów. Jednym z najważniejszych czynników jest stan układu odpornościowego. Osoby o obniżonej odporności, czy to z powodu chorób przewlekłych (np. HIV, cukrzyca), przyjmowania leków immunosupresyjnych (po przeszczepach narządów, w leczeniu chorób autoimmunologicznych), czy też z powodu długotrwałego stresu i przemęczenia, są znacznie bardziej podatne na infekcję wirusem HPV i rozwój brodawek.
Kolejnym istotnym czynnikiem są wszelkiego rodzaju uszkodzenia skóry. Drobne skaleczenia, otarcia, zadrapania, pęknięcia naskórka, a nawet suchość skóry stanowią otwartą furtkę dla wirusa HPV. Skóra stanowi naturalną barierę ochronną, a jej naruszenie ułatwia wirusowi wniknięcie do komórek naskórka. Dlatego też, osoby, które często narażają swoją skórę na urazy, na przykład poprzez wykonywanie pracy fizycznej, uprawianie sportów kontaktowych, czy też osoby cierpiące na choroby skóry takie jak egzema czy łuszczyca, są bardziej narażone na zakażenie.
Środowisko, w którym przebywamy, również ma znaczenie. Miejsca o podwyższonej wilgotności i temperaturze, takie jak publiczne baseny, sauny, łaźnie, szatnie czy siłownie, są idealnym środowiskiem dla wirusa HPV do przetrwania i rozprzestrzeniania się. Chodzenie boso w takich miejscach, dzielenie się ręcznikami czy obuwiem, zwiększa ryzyko kontaktu z wirusem. Wirus może przetrwać na wilgotnych powierzchniach, takich jak podłogi czy maty, przez długi czas.
Wiek również odgrywa pewną rolę. Dzieci i młodzież, ze względu na często rozwijający się, ale jeszcze nie w pełni ukształtowany układ odpornościowy, są bardziej podatne na zakażenie HPV i rozwój kurzajek. U wielu dzieci, kurzajki ustępują samoistnie w ciągu kilku miesięcy lub lat, co jest związane z dojrzewaniem ich systemu immunologicznego. Osoby starsze, u których układ odpornościowy może być osłabiony przez wiek lub choroby współistniejące, również mogą być bardziej narażone.
Warto również wspomnieć o czynniku genetycznym. Chociaż nie ma bezpośredniego genu odpowiedzialnego za podatność na kurzajki, pewne predyspozycje genetyczne mogą wpływać na funkcjonowanie układu odpornościowego i reakcję organizmu na infekcję wirusową. Dodatkowo, nawyk obgryzania paznokci lub skórek, czy też specyficzny sposób dotykania własnej skóry, może sprzyjać przenoszeniu wirusa i powstawaniu nowych zmian.
Podsumowując, na powstawanie kurzajek wpływa złożona interakcja między wirusem HPV, stanem układu odpornościowego, kondycją skóry, warunkami środowiskowymi oraz indywidualnymi predyspozycjami.
Sposoby przenoszenia wirusa wywołującego kurzajki
Wirus brodawczaka ludzkiego (HPV), odpowiedzialny za powstawanie kurzajek, jest wysoce zaraźliwy i może przenosić się na wiele sposobów. Zrozumienie tych mechanizmów jest kluczowe dla efektywnej profilaktyki i unikania zakażenia. Najczęstszym sposobem transmisji jest bezpośredni kontakt skóra do skóry. Oznacza to, że wystarczy dotknąć osoby zakażonej, która ma aktywne kurzajki, aby potencjalnie przenieść wirusa na własną skórę. Dotyczy to zarówno kontaktu bezpośredniego, jak i sytuacji, gdy na skórze osoby zakażonej znajdują się mikroskopijne cząsteczki wirusa, które mogą nie być widoczne gołym okiem.
Kolejnym ważnym sposobem przenoszenia jest kontakt pośredni, czyli poprzez zakażone przedmioty i powierzchnie. Wirus HPV jest w stanie przetrwać przez pewien czas poza organizmem żywiciela, zwłaszcza w wilgotnym i ciepłym środowisku. Dlatego też, miejsca takie jak publiczne baseny, sauny, łaźnie, szatnie, siłownie, a także wspólne ręczniki, klapki, dywaniki łazienkowe czy nawet sprzęt sportowy, mogą stać się nośnikami wirusa. Chodzenie boso w miejscach publicznych, szczególnie w wilgotnych obszarach, znacząco zwiększa ryzyko kontaktu z wirusem.
Autoinokulacja to kolejny mechanizm, który warto znać. Polega on na przeniesieniu wirusa z jednej części ciała na inną w obrębie tego samego organizmu. Dzieje się tak na przykład, gdy osoba z kurzajką na dłoniach zacznie ją drapać lub skubać, a następnie dotknie innej części ciała, np. twarzy, kolan czy okolic intymnych. W ten sposób wirus, który znajduje się na dłoniach, może zainfekować nowe obszary skóry, prowadząc do powstania kolejnych brodawek. Jest to szczególnie częste u dzieci, które często nieświadomie przenoszą wirusa.
Wirus HPV może również przenosić się drogą płciową, choć typy wirusa powodujące kurzajki na skórze rąk i stóp zazwyczaj różnią się od tych, które wywołują brodawki płciowe. Niemniej jednak, kontakt seksualny może prowadzić do przeniesienia wirusa na skórę okolic intymnych, a także na inne części ciała poprzez kontakt skóra do skóry.
Istotnym czynnikiem ułatwiającym przenoszenie wirusa jest stan skóry. Zdrowa, nieuszkodzona skóra stanowi skuteczną barierę ochronną. Jednakże, wszelkie mikrourazy, skaleczenia, otarcia, pęknięcia naskórka, a także stany zapalne skóry (np. egzema, łuszczyca) znacząco zwiększają podatność na infekcję. Wirus łatwiej wnika do organizmu przez uszkodzoną barierę skórną.
Warto również pamiętać, że czas inkubacji wirusa HPV może być bardzo długi, od kilku tygodni do nawet kilku miesięcy. Oznacza to, że osoba może być już nosicielem wirusa i potencjalnie zarażać innych, zanim jeszcze pojawią się u niej widoczne kurzajki. Podobnie, po wyleczeniu kurzajek, wirus może pozostać w organizmie w stanie uśpienia i reaktywować się w przyszłości, zwłaszcza przy osłabieniu odporności.
Rola układu odpornościowego w walce z wirusem HPV
Układ odpornościowy odgrywa absolutnie kluczową rolę w odpowiedzi na zakażenie wirusem brodawczaka ludzkiego (HPV), który jest główną przyczyną powstawania kurzajek. Nasz system immunologiczny jest naturalną obroną organizmu przed patogenami, w tym przed wirusami. Po zetknięciu z wirusem HPV, komórki odpornościowe rozpoznają go jako obcego intruza i uruchamiają mechanizmy obronne mające na celu jego neutralizację i eliminację.
Proces ten rozpoczyna się od rozpoznania wirusa przez specjalistyczne komórki odpornościowe, takie jak komórki dendrytyczne i makrofagi. Komórki te „prezentują” fragmenty wirusa innym komórkom odpornościowym, w tym limfocytom T, które następnie są aktywowane do działania. Limfocyty T cytotoksyczne są odpowiedzialne za bezpośrednie niszczenie zainfekowanych komórek skóry, które produkują wirusa. Inne typy limfocytów T, zwane pomocniczymi, koordynują odpowiedź immunologiczną i stymulują produkcję przeciwciał przez limfocyty B.
Przeciwciała, produkowane przez limfocyty B, wiążą się z wirusem, neutralizując go i ułatwiając jego usunięcie z organizmu. Skuteczna odpowiedź immunologiczna może doprowadzić do całkowitego wyeliminowania wirusa z organizmu lub do przejścia go w stan uśpienia, gdzie nie wywołuje żadnych objawów. W wielu przypadkach, zwłaszcza u dzieci i młodzieży, układ odpornościowy jest w stanie samodzielnie zwalczyć wirusa HPV w ciągu kilku miesięcy lub lat, co prowadzi do samoistnego zaniku kurzajek.
Jednakże, skuteczność układu odpornościowego może być różna u poszczególnych osób i zależy od wielu czynników. Osłabienie systemu immunologicznego, spowodowane chorobami przewlekłymi (np. cukrzyca, choroby autoimmunologiczne, HIV/AIDS), przyjmowaniem leków immunosupresyjnych (po przeszczepach, w leczeniu nowotworów), niedożywieniem, przewlekłym stresem, brakiem snu czy podeszłym wiekiem, znacząco obniża zdolność organizmu do walki z wirusem HPV. W takich sytuacjach, wirus może łatwiej namnażać się w komórkach skóry, prowadząc do rozwoju licznych i trudnych do leczenia kurzajek.
Nawet po skutecznym wyleczeniu kurzajek, wirus HPV może pozostać w organizmie w stanie uśpienia. W przypadku ponownego osłabienia odporności, wirus może się reaktywować, prowadząc do nawrotu choroby. Dlatego też, wzmacnianie ogólnej odporności organizmu poprzez zdrowy styl życia, zbilansowaną dietę, regularną aktywność fizyczną, odpowiednią ilość snu i unikanie stresu, jest bardzo ważnym elementem profilaktyki zarówno pierwotnych zakażeń, jak i nawrotów kurzajek.
Badania naukowe wskazują również, że istnieją indywidualne różnice w odpowiedzi immunologicznej na zakażenie HPV, które mogą być częściowo uwarunkowane genetycznie. Niektórzy ludzie mogą być naturalnie bardziej odporni na niektóre typy wirusa, podczas gdy inni mogą być bardziej podatni na rozwój brodawek. Zrozumienie tych mechanizmów pozwala na lepsze ukierunkowanie strategii profilaktycznych i terapeutycznych.
Jakie są najczęstsze typy kurzajek i ich powiązanie z wirusem HPV
Kurzajki, choć wizualnie mogą wydawać się podobne, występują w różnych formach i lokalizacjach, co jest ściśle związane z konkretnymi typami wirusa brodawczaka ludzkiego (HPV), które je wywołują. Poznanie tych różnic pomaga w lepszym zrozumieniu natury zmian skórnych i potencjalnych sposobów ich zakażenia. Najczęściej spotykane rodzaje kurzajek to:
- Brodawki zwykłe (Verrucae vulgares): Są to najbardziej powszechne kurzajki, charakteryzujące się szorstką, nierówną powierzchnią i często występujące na palcach, dłoniach i kolanach. Mogą mieć kolor skóry, białawy, różowy lub szarawy. Wywoływane są głównie przez typy HPV 2 i 4.
- Brodawki płaskie (Verrucae planae): Te kurzajki są zazwyczaj mniejsze, płaskie i gładkie w dotyku, często przypominają małe guzki lub grudki. Mogą mieć kolor skóry lub być lekko brązowe. Najczęściej pojawiają się na twarzy, rękach i nogach, zwłaszcza u dzieci i młodzieży. Zazwyczaj są związane z typami HPV 3 i 10.
- Brodawki podeszwowe (Verrucae plantares): Lokalizują się na podeszwach stóp i często są bolesne, ponieważ nacisk podczas chodzenia wciska je do wnętrza skóry. Mogą przypominać odciski, ale zazwyczaj są otoczone bardziej zrogowaciałą skórą i mogą zawierać drobne czarne punkty (zakrzepłe naczynia krwionośne). Wywoływane są głównie przez typy HPV 1, 2 i 4.
- Brodawki nitkowate (Verrucae filiformes): Są to cienkie, wydłużone narośla skórne, przypominające nitki lub włoski. Najczęściej pojawiają się na twarzy, w okolicach ust, nosa i powiek. Związane są zazwyczaj z typami HPV 2 i 7.
- Brodawki mozaikowe: Są to skupiska wielu małych brodawek, które tworzą większą, płaską lub lekko wyniosłą zmianę. Często występują na dłoniach i podeszwach stóp. Powstają w wyniku rozprzestrzeniania się wirusa w obrębie jednego obszaru.
Każdy z tych typów kurzajek jest spowodowany przez określone typy wirusa HPV, które mają predylekcję do infekowania różnych obszarów skóry i wywoływania odmiennych reakcji tkankowych. Na przykład, typy HPV 1, 2, 3, 4, 7, 10 są najczęściej związane z brodawkami skórnymi, podczas gdy inne typy HPV, takie jak 6, 11, 16, 18, są odpowiedzialne za brodawki płciowe i mają wyższe ryzyko onkogenne. Ważne jest, aby pamiętać, że nawet typy wirusa HPV, które normalnie nie są uważane za onkogenne, w rzadkich przypadkach, zwłaszcza u osób z bardzo osłabioną odpornością, mogą przyczynić się do rozwoju raka skóry.
Rozpoznanie konkretnego typu kurzajki może pomóc w wyborze najskuteczniejszej metody leczenia. Na przykład, brodawki podeszwowe często wymagają innego podejścia terapeutycznego niż brodawki płaskie na twarzy. Zrozumienie powiązania między typem wirusa HPV a rodzajem kurzajki jest również kluczowe dla zrozumienia dróg zakażenia i podejmowania odpowiednich środków ostrożności.
Profilaktyka i zapobieganie powstawaniu nowych kurzajek
Zapobieganie powstawaniu nowych kurzajek, mimo że są one wywołane przez wirusa, opiera się na kilku kluczowych zasadach higieny i dbania o skórę. Ponieważ wirus HPV przenosi się głównie przez bezpośredni lub pośredni kontakt, unikanie ekspozycji na wirusa jest podstawą profilaktyki. W miejscach publicznych, takich jak baseny, sauny, siłownie czy szatnie, zawsze należy nosić klapki lub inne obuwie ochronne. Jest to szczególnie ważne, aby chronić stopy przed zakażeniem wirusami wywołującymi brodawki podeszwowe.
Utrzymanie skóry w dobrej kondycji jest kolejnym ważnym elementem. Zdrowa, nieuszkodzona skóra stanowi naturalną barierę ochronną przed wirusami. Należy dbać o nawilżenie skóry, szczególnie jeśli jest ona skłonna do pękania i przesuszenia. Unikanie nadmiernego kontaktu skóry z wodą (np. długie kąpiele) może również pomóc, ponieważ wilgotne środowisko sprzyja namnażaniu się wirusa. Rany, skaleczenia czy otarcia powinny być natychmiast dezynfekowane i odpowiednio opatrywane, aby zapobiec wnikaniu wirusa do organizmu.
Ważne jest również unikanie dzielenia się osobistymi przedmiotami, które mogą mieć kontakt ze skórą, takimi jak ręczniki, maszynki do golenia, czy obuwie. Jeśli w domu lub w najbliższym otoczeniu ktoś ma kurzajki, należy zachować szczególną ostrożność, aby nie dopuścić do przeniesienia wirusa. W przypadku stwierdzenia u siebie kurzajek, należy unikać ich drapania, skubania czy ścinania, ponieważ może to prowadzić do autoinokulacji, czyli rozprzestrzeniania się wirusa na inne części ciała.
Wzmocnienie ogólnego stanu zdrowia i odporności organizmu jest równie istotne. Zdrowa, zbilansowana dieta bogata w witaminy i minerały, regularna aktywność fizyczna, odpowiednia ilość snu i unikanie chronicznego stresu wspierają działanie układu odpornościowego, który jest w stanie skuteczniej walczyć z wirusami, w tym z HPV. Osoby z osłabioną odpornością powinny być szczególnie czujne i stosować się do powyższych zaleceń.
Istnieją również szczepionki przeciwko niektórym typom wirusa HPV, które są dostępne i zalecane w profilaktyce zakażeń, szczególnie tych związanych z wysokim ryzykiem rozwoju nowotworów. Chociaż szczepionki te nie chronią przed wszystkimi typami wirusa HPV wywołującymi kurzajki skórne, mogą one przyczynić się do ogólnego zmniejszenia liczby zakażeń tym wirusem w populacji.
Edukacja i świadomość na temat przyczyn i sposobów przenoszenia kurzajek są kluczowe. Wiedząc, co wywołuje kurzajki i jak się przed nimi chronić, możemy skuteczniej zapobiegać ich powstawaniu i rozprzestrzenianiu się.
„`