Kurzajki, powszechnie znane jako brodawki, to zmiany skórne wywoływane przez wirus brodawczaka ludzkiego (HPV). Wirus ten jest niezwykle rozpowszechniony i istnieje wiele jego typów, z których niektóre odpowiadają za powstawanie kurzajek. Zakażenie wirusem HPV jest zazwyczaj niegroźne dla zdrowia, jednak kurzajki mogą być uciążliwe, bolesne i stanowić problem estetyczny. Zrozumienie, dlaczego wychodzą kurzajki, jest kluczowe do zapobiegania ich powstawaniu oraz skutecznego leczenia.
Infekcja wirusem HPV następuje najczęściej poprzez bezpośredni kontakt ze skórą osoby zakażonej lub poprzez kontakt z przedmiotami, na których wirus przetrwał. Wirus preferuje wilgotne i ciepłe środowisko, dlatego miejsca takie jak baseny, sauny, przebieralnie czy siłownie stanowią idealne wylęgarnie dla wirusa brodawczaka ludzkiego. Nawet drobne skaleczenia, otarcia czy pęknięcia naskórka mogą stanowić bramę dla wirusa do wniknięcia w głąb skóry. Warto podkreślić, że nie każdy kontakt z wirusem prowadzi do powstania kurzajki. Dużą rolę odgrywa tutaj odporność organizmu.
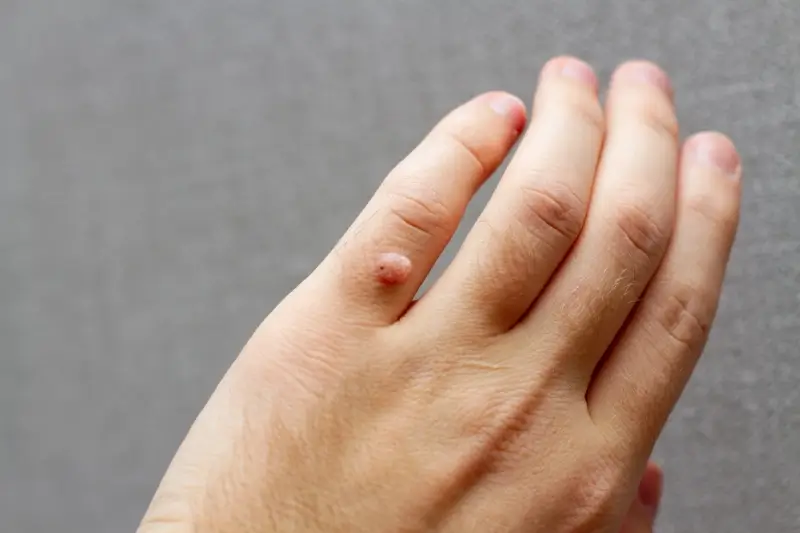
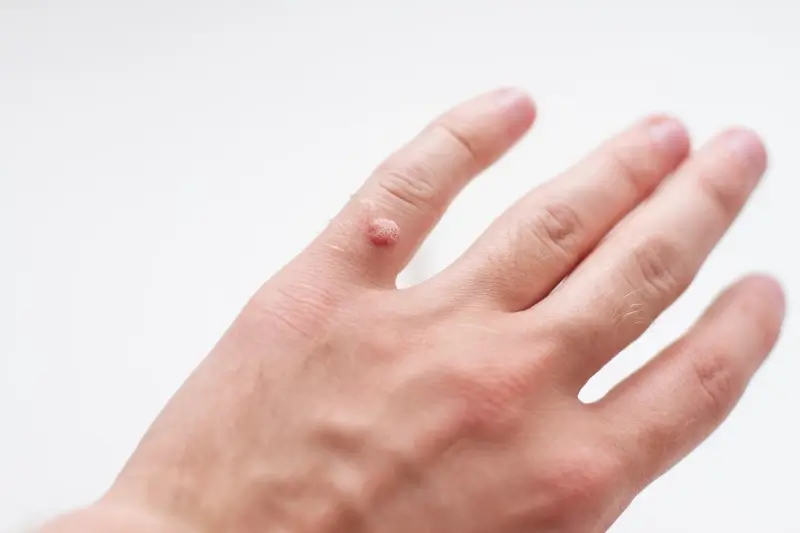
Istnieje wiele rodzajów kurzajek, które różnią się wyglądem i lokalizacją. Najczęściej spotykane są kurzajki zwykłe, pojawiające się na palcach, dłoniach i łokciach. Charakteryzują się chropowatą powierzchnią i mogą mieć kolor zbliżony do koloru skóry lub być lekko brązowe. Kurzajki podeszwowe rozwijają się na podeszwach stóp, często w miejscach narażonych na ucisk, co sprawia, że mogą być bolesne i przypominać odciski. Kurzajki płaskie, zazwyczaj mniejsze i gładsze, często pojawiają się na twarzy, szyi i dłoniach, szczególnie u dzieci i młodzieży.
Zrozumienie mechanizmu przenoszenia wirusa HPV oraz czynników sprzyjających infekcji pozwala na podjęcie odpowiednich środków zapobiegawczych. Higiena osobista, unikanie chodzenia boso w miejscach publicznych o podwyższonym ryzyku, a także dbanie o dobrą kondycję układu odpornościowego to podstawowe kroki, które mogą zminimalizować szansę na pojawienie się kurzajek. Czasami nawet mimo starań, wirus może się zakazić, dlatego wiedza o tym, jak sobie z nimi radzić, jest równie ważna.
Główny powód pojawiania się kurzajek to obecność wirusa HPV
Kluczową odpowiedzią na pytanie, dlaczego wychodzą kurzajki, jest obecność wirusa brodawczaka ludzkiego (HPV) w organizmie. To właśnie ten wirus jest bezpośrednią przyczyną powstawania nieestetycznych i często uciążliwych zmian skórnych. HPV należy do grupy wirusów DNA i istnieje ponad 100 jego typów, z których kilkadziesiąt jest odpowiedzialnych za zmiany skórne, w tym za powstawanie kurzajek. Wirus ten atakuje komórki naskórka, powodując ich nadmierne namnażanie i nieprawidłowy wzrost, co manifestuje się w postaci brodawek.
Warto podkreślić, że samo zakażenie wirusem HPV nie zawsze musi prowadzić do pojawienia się kurzajki. Nasz układ odpornościowy odgrywa kluczową rolę w walce z infekcją. U osób z silną odpornością organizm potrafi skutecznie zwalczyć wirusa, zanim ten zdąży spowodować widoczne zmiany skórne. Jednakże, w pewnych sytuacjach, takich jak osłabienie odporności (np. w wyniku choroby, stresu, niedoboru snu czy stosowania niektórych leków), wirus może zyskać przewagę i doprowadzić do rozwoju kurzajki. Dlatego właśnie niektórzy ludzie są bardziej podatni na infekcje HPV i częściej borykają się z problemem kurzajek.
Przenoszenie wirusa HPV następuje głównie przez bezpośredni kontakt skóra do skóry. Można się nim zarazić przez dotknięcie zainfekowanej osoby, a także poprzez kontakt z przedmiotami, które miały styczność z wirusem, jak ręczniki, obuwie, czy nawet powierzchnie w miejscach publicznych. Wirus preferuje wilgotne i ciepłe środowisko, dlatego takie miejsca jak baseny, sauny, wspólne prysznice czy sale gimnastyczne są szczególnie sprzyjające jego rozprzestrzenianiu. Nawet mikrouszkodzenia skóry, takie jak drobne skaleczenia, zadrapania czy otarcia, mogą stanowić „wrota” dla wirusa do wniknięcia w organizm.
Istotne jest również to, że wirus HPV może pozostawać w organizmie w stanie uśpienia przez długi czas, zanim ujawnią się pierwsze objawy w postaci kurzajek. Okres inkubacji, czyli czas od zakażenia do pojawienia się zmian, może wynosić od kilku tygodni do nawet kilku miesięcy. W tym czasie osoba zakażona może nieświadomie przenosić wirusa na inne osoby lub na inne części własnego ciała. Zrozumienie, że główną przyczyną kurzajek jest właśnie wirus HPV, pozwala na podjęcie odpowiednich kroków profilaktycznych i terapeutycznych.
Czynniki sprzyjające powstawaniu kurzajek na skórze
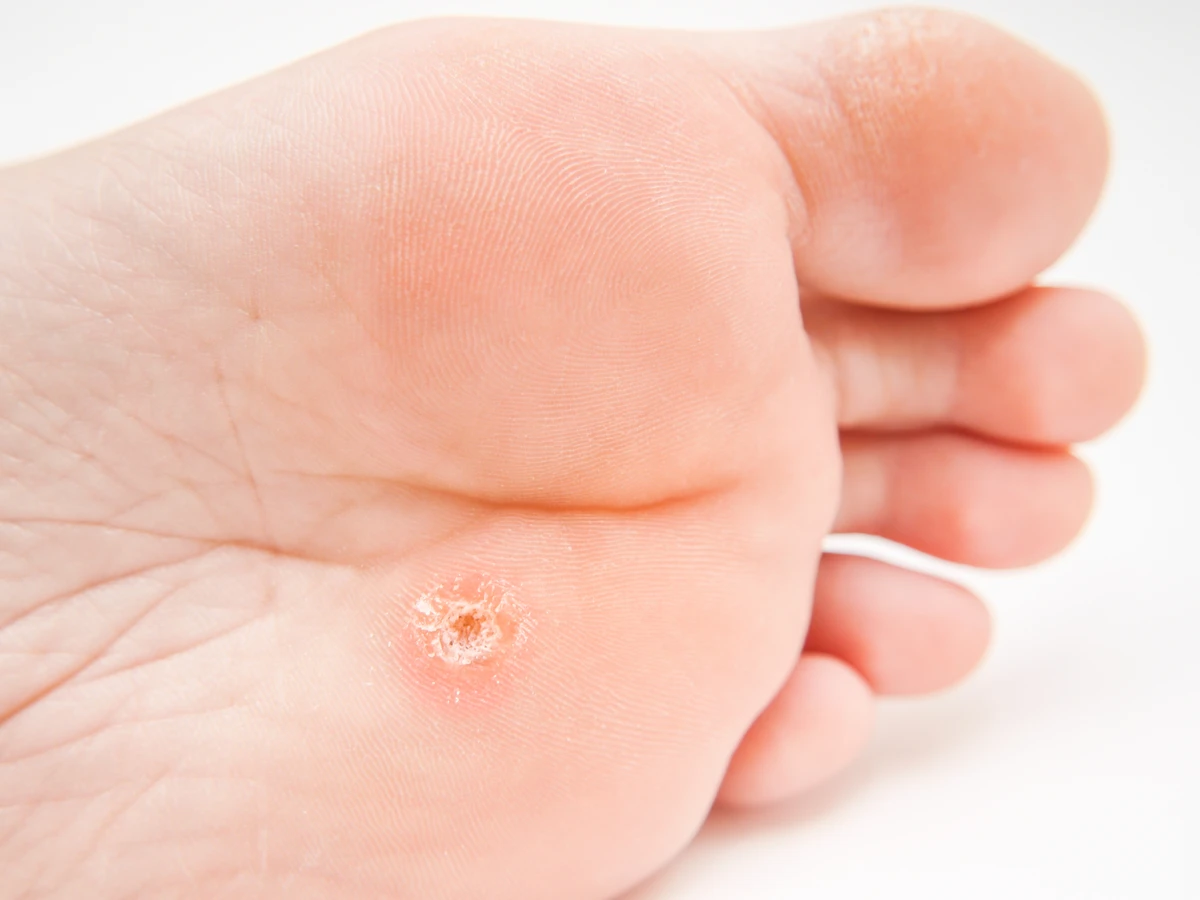
Wilgotne i ciepłe środowisko stanowi kolejny istotny czynnik sprzyjający infekcji HPV. Wirus ten doskonale czuje się w takich warunkach, dlatego miejsca takie jak baseny, sauny, łaźnie, szatnie, czy wspólne prysznice są często rezerwuarem wirusa. Chodzenie boso w tych miejscach znacząco zwiększa ryzyko kontaktu z wirusem i jego wniknięcia w naskórek. Długotrwałe moczenie skóry, na przykład podczas pływania, może również osłabić jej barierę ochronną, ułatwiając wirusowi przedostanie się do głębszych warstw. Dlatego tak ważne jest stosowanie obuwia ochronnego w miejscach o podwyższonym ryzyku.
Uszkodzenia skóry, nawet te najmniejsze, odgrywają niebagatelną rolę w procesie infekcji. Mikrouszkodzenia, takie jak zadrapania, skaleczenia, otarcia, pęknięcia naskórka czy nawet suchość skóry, stanowią „otwarte drzwi” dla wirusa. Przez te niewielkie ranki wirus HPV może łatwiej wniknąć w głąb skóry i rozpocząć swoją aktywność. Osoby, które często narażają swoje dłonie na uszkodzenia mechaniczne, na przykład przez wykonywanie prac fizycznych, lub mają skłonność do suchości skóry, są bardziej podatne na zakażenie. Dbanie o nawilżenie i ochronę skóry, a także szybkie opatrywanie nawet drobnych ranek, może znacząco zredukować ryzyko.
- Osłabiona odporność organizmu.
- Częste przebywanie w wilgotnych i ciepłych miejscach publicznych (baseny, sauny).
- Niewłaściwa higiena stóp i dłoni.
- Mikrouszkodzenia skóry, takie jak skaleczenia, otarcia, pęknięcia.
- Niedostateczne nawilżenie skóry, prowadzące do jej pękania.
- Noszenie nieprzepuszczającego powietrza obuwia, sprzyjającego nadmiernemu poceniu się stóp.
- Bezpośredni kontakt z osobą zakażoną wirusem HPV lub jej przedmiotami.
- Wspólne korzystanie z ręczników, narzędzi do manicure, czy obuwia.
Podsumowując, choć głównym winowajcą jest wirus HPV, to właśnie te dodatkowe czynniki tworzą dogodne warunki do jego rozwoju i manifestacji w postaci kurzajek. Świadomość tych zagrożeń pozwala na wprowadzenie odpowiednich nawyków profilaktycznych, które mogą znacząco zmniejszyć prawdopodobieństwo wystąpienia niechcianych zmian skórnych.
Zakaźny charakter kurzajek i ich przenoszenie na inne części ciała
Kurzajki, będące manifestacją infekcji wirusem HPV, są zmianami zakaźnymi. Oznacza to, że wirus odpowiedzialny za ich powstawanie może być przenoszony z jednej osoby na drugą, a także z jednej części ciała na inną. To właśnie zakaźny charakter kurzajek jest jednym z głównych powodów ich uporczywości i tendencji do nawrotów. Zrozumienie mechanizmów przenoszenia jest kluczowe dla zapobiegania rozprzestrzenianiu się infekcji i autoinokulacji, czyli przenoszenia wirusa na inne obszary własnej skóry.
Najczęstszym sposobem przenoszenia wirusa jest bezpośredni kontakt ze skórą osoby zakażonej. Dotknięcie kurzajki, a następnie dotknięcie własnej skóry lub skóry innej osoby, może spowodować zakażenie. Wirus HPV jest dość odporny i potrafi przetrwać na powierzchniach przez pewien czas, co oznacza, że można się nim zarazić również poprzez kontakt z przedmiotami, które miały styczność z kurzajką. Do takich przedmiotów należą między innymi ręczniki, pościel, przybory higieny osobistej, a także narzędzia używane do usuwania kurzajek, jeśli nie zostaną odpowiednio zdezynfekowane.
Miejsca publiczne o podwyższonej wilgotności i temperaturze, takie jak baseny, sauny, sale gimnastyczne, szatnie czy wspólne prysznice, stanowią idealne środowisko dla wirusa HPV. W tych miejscach ryzyko zakażenia jest znacznie większe, ponieważ wiele osób korzysta z tych samych przestrzeni, a wilgotne podłoże sprzyja przeżyciu wirusa. Chodzenie boso w takich miejscach jest szczególnie niebezpieczne. Warto pamiętać, że nawet jeśli nie widzimy aktywnych kurzajek u innych osób, mogą one być nosicielami wirusa i stanowić źródło infekcji.
Autoinokulacja, czyli przenoszenie wirusa na inne części własnego ciała, jest częstym problemem u osób, które już mają kurzajki. Drapanie, dotykanie lub usuwanie istniejących kurzajek może spowodować przeniesienie wirusa na inne obszary skóry, gdzie następnie może dojść do rozwoju nowych brodawek. Na przykład, jeśli osoba ma kurzajkę na palcu, a następnie dotknie nią twarzy, może tam pojawić się nowa zmiana. Podobnie, drapanie kurzajki na stopie może prowadzić do pojawienia się nowych zmian na tej samej stopie lub na drugiej. Regularne mycie rąk, unikanie drapania i dotykania kurzajek, a także stosowanie odpowiednich metod leczenia, może pomóc w zapobieganiu autoinokulacji.
- Bezpośredni kontakt skóra do skóry z osobą zakażoną.
- Dotykanie powierzchni zakażonych wirusem HPV.
- Korzystanie ze wspólnych ręczników, obuwia czy przyborów higieny osobistej.
- Chodzenie boso w miejscach publicznych o podwyższonej wilgotności (baseny, sauny, szatnie).
- Autoinokulacja – przenoszenie wirusa z istniejących kurzajek na inne części ciała.
- Drobne skaleczenia i otarcia skóry, które ułatwiają wniknięcie wirusa.
- Osłabiony układ odpornościowy, który nie jest w stanie skutecznie zwalczyć wirusa.
Zrozumienie, że kurzajki są zakaźne, pozwala na podjęcie świadomych działań profilaktycznych, zarówno w celu ochrony siebie, jak i innych osób. Dbanie o higienę, unikanie ryzykownych sytuacji i stosowanie się do zaleceń lekarskich podczas leczenia to klucz do skutecznego radzenia sobie z tym problemem.
Odporność organizmu a reakcja na wirusa wywołującego kurzajki
Odporność organizmu odgrywa kluczową rolę w odpowiedzi na infekcję wirusem brodawczaka ludzkiego (HPV), który jest główną przyczyną powstawania kurzajek. Nasz układ immunologiczny jest naturalną obroną przed wieloma patogenami, w tym wirusami. Kiedy wirus HPV dostanie się do organizmu, układ odpornościowy próbuje go zwalczyć. U większości osób z prawidłową funkcją immunologiczną, wirus zostaje zneutralizowany, zanim zdąży wywołać widoczne zmiany skórne. W takich przypadkach osoba może być nosicielem wirusa, ale nie rozwija kurzajek.
Jednakże, w sytuacjach, gdy układ odpornościowy jest osłabiony, wirus HPV może zyskać przewagę. Czynniki takie jak przewlekły stres, niedobór snu, niewłaściwa dieta, niedostateczna ilość witamin i minerałów, choroby przewlekłe (np. cukrzyca, choroby autoimmunologiczne), terapia immunosupresyjna (np. po przeszczepach narządów), czy nawet okres rekonwalescencji po ciężkiej infekcji, mogą znacząco obniżyć zdolność organizmu do walki z wirusem. W takich warunkach wirus może namnażać się w komórkach naskórka, prowadząc do ich nieprawidłowego wzrostu i powstania kurzajki.
Czasami nawet u osób z pozornie silną odpornością, pewne typy wirusa HPV mogą być bardziej agresywne lub po prostu trudniejsze do zwalczenia przez organizm. Dodatkowo, istnieje zjawisko tzw. „wirusów ukrytych”, które mogą pozostawać w organizmie w stanie uśpienia przez długi czas, a aktywować się dopiero w momencie osłabienia odporności. To tłumaczy, dlaczego kurzajki mogą pojawić się niespodziewanie, nawet po długim okresie bez zmian.
Warto również wspomnieć o reakcji układu odpornościowego na obecność już istniejących kurzajek. W niektórych przypadkach, układ odpornościowy może stopniowo rozpoznawać wirusa i atakować zainfekowane komórki, co prowadzi do samoistnego zaniku kurzajki. Ten proces może trwać od kilku tygodni do nawet kilku miesięcy. Jednakże, u niektórych osób, układ odpornościowy nie jest w stanie skutecznie zwalczyć wirusa, co skutkuje utrzymywaniem się kurzajek przez długi czas i tendencją do nawrotów.
- Silna odporność pomaga zwalczyć wirusa HPV i zapobiega powstawaniu kurzajek.
- Osłabiona odporność (stres, choroby, niewłaściwa dieta) sprzyja rozwojowi kurzajek.
- Niektóre typy wirusa HPV mogą być trudniejsze do zwalczenia przez układ odpornościowy.
- Wirus HPV może pozostawać w organizmie w stanie uśpienia i aktywować się przy osłabieniu odporności.
- Układ odpornościowy może doprowadzić do samoistnego zaniku kurzajek.
- Czynnikami wpływającymi na odporność są styl życia, dieta i ogólny stan zdrowia.
- Wspieranie odporności poprzez zdrowy tryb życia jest kluczowe w profilaktyce kurzajek.
Zrozumienie zależności między odpornością a pojawianiem się kurzajek jest ważne w kontekście profilaktyki. Dbanie o zdrowy styl życia, odpowiednie nawodnienie, zbilansowana dieta bogata w witaminy i minerały, regularna aktywność fizyczna oraz unikanie stresu to najlepsze sposoby na wsparcie naturalnej odporności organizmu i zmniejszenie ryzyka infekcji wirusem HPV i powstawania kurzajek.
Wzrost ryzyka pojawienia się kurzajek u dzieci i młodzieży
Dzieci i młodzież stanowią grupę, która jest szczególnie narażona na powstawanie kurzajek. Istnieje kilka powodów, dla których wirus brodawczaka ludzkiego (HPV) częściej atakuje najmłodszych. Przede wszystkim, układ odpornościowy dzieci jest wciąż w fazie rozwoju i dojrzewania. Choć u dzieci często obserwuje się silną, witalną odporność, to jednak ich system immunologiczny nie jest jeszcze w pełni „wyćwiczony” do rozpoznawania i zwalczania wszystkich rodzajów patogenów, w tym specyficznych typów wirusa HPV odpowiedzialnych za kurzajki. W rezultacie, wirus może łatwiej zainfekować komórki naskórka, prowadząc do szybszego rozwoju zmian.
Kolejnym istotnym czynnikiem jest zachowanie dzieci i ich nawyki higieniczne. Dzieci są często bardziej skłonne do eksplorowania świata poprzez dotyk, a także mniej świadome konieczności dbania o higienę rąk. Zabawa w piaskownicach, na placach zabaw, kontakt z innymi dziećmi, a także korzystanie ze wspólnych zabawek czy materiałów edukacyjnych, stwarza wiele okazji do potencjalnego zakażenia wirusem HPV. Ponadto, dzieci często nie zwracają uwagi na drobne skaleczenia czy otarcia skóry, co ułatwia wirusowi wniknięcie w naskórek.
Miejsca takie jak przedszkola, szkoły czy obozy letnie to środowiska, w których dzieci spędzają dużo czasu w bliskim kontakcie z innymi rówieśnikami. Wspólne korzystanie z łazienek, basenów czy sal gimnastycznych w tych placówkach może być źródłem infekcji. Kurzajki, zwłaszcza te na stopach, mogą łatwo przenieść się w takich miejscach, jeśli nie są przestrzegane odpowiednie środki ostrożności. Dzieci często biegają boso w szatniach czy na basenach, nie zdając sobie sprawy z ryzyka zakażenia.
Warto również wspomnieć o kurzajkach płaskich, które są szczególnie częste u dzieci i młodzieży. Mogą pojawiać się na twarzy, szyi i dłoniach i choć zazwyczaj nie są bolesne, mogą stanowić znaczący problem estetyczny. Ich zakaźny charakter sprawia, że mogą się szybko rozprzestrzeniać, zwłaszcza jeśli dzieci mają tendencję do drapania lub pocierania zmian. U młodzieży, ze względu na zmiany hormonalne i okres dojrzewania, mogą pojawiać się również inne typy brodawek.
- Niedojrzały układ odpornościowy dzieci jest mniej skuteczny w zwalczaniu wirusa HPV.
- Dzieci częściej bawią się na zewnątrz, gdzie kontakt z wirusem jest bardziej prawdopodobny.
- Mniejsza świadomość higieniczna i nawyki dzieci ułatwiają przenoszenie wirusa.
- Miejsca takie jak przedszkola i szkoły sprzyjają rozprzestrzenianiu się infekcji wirusowych.
- Kurzajki płaskie są szczególnie częste u dzieci i mogą łatwo się rozprzestrzeniać.
- Narażenie na wirusa w młodym wieku może prowadzić do nawrotów w późniejszym życiu.
- Częste skaleczenia i otarcia naskórka u dzieci ułatwiają wniknięcie wirusa.
Rodzice i opiekunowie odgrywają kluczową rolę w edukacji dzieci na temat higieny i profilaktyki kurzajek. Uczenie zasad higieny rąk, zachęcanie do noszenia obuwia ochronnego w miejscach publicznych oraz szybkie reagowanie na pojawienie się pierwszych zmian mogą znacząco zredukować problem kurzajek wśród najmłodszych.
Jak zapobiegać pojawianiu się kurzajek i unikać zarażenia wirusem
Choć całkowite uniknięcie kontaktu z wirusem HPV jest praktycznie niemożliwe, istnieją skuteczne metody zapobiegania pojawianiu się kurzajek i minimalizowania ryzyka zarażenia. Kluczem jest świadomość i stosowanie się do podstawowych zasad higieny oraz unikanie sytuacji, które sprzyjają rozwojowi wirusa. Przede wszystkim, należy dbać o higienę osobistą, regularnie myjąc ręce, zwłaszcza po powrocie do domu, po skorzystaniu z toalety publicznej czy po kontakcie z osobami, które mogą być nosicielami wirusa. Mycie rąk usuwa potencjalne patogeny z powierzchni skóry.
Unikanie chodzenia boso w miejscach publicznych o podwyższonym ryzyku jest niezwykle ważne. Dotyczy to przede wszystkim basenów, saun, łaźni, wspólnych pryszniców, szatni sportowych i innych miejsc, gdzie wilgotne środowisko sprzyja przetrwaniu i rozprzestrzenianiu się wirusa HPV. Noszenie klapek lub obuwia ochronnego w tych miejscach stanowi skuteczną barierę dla wirusa, zapobiegając jego wniknięciu w skórę stóp, która jest szczególnie narażona na infekcje. Również w hotelach czy pensjonatach warto korzystać z własnych klapek pod prysznic.
Ważne jest również, aby nie dzielić się osobistymi przedmiotami, które mogą mieć kontakt ze skórą, takimi jak ręczniki, skarpetki, obuwie, czy przybory do pielęgnacji stóp. Wirus HPV może przetrwać na tych przedmiotach i zostać przeniesiony na inną osobę. Jeśli ktoś w domu ma kurzajki, należy zadbać o to, aby nie używał tych samych ręczników co pozostali domownicy i aby przedmioty te były regularnie prane w wysokiej temperaturze lub dezynfekowane.
Dbając o kondycję skóry, można wzmocnić jej naturalną barierę ochronną. Regularne nawilżanie skóry, zwłaszcza dłoni i stóp, zapobiega jej pękaniu i powstawaniu mikrouszkodzeń, przez które wirus może łatwiej wniknąć. Unikanie noszenia ciasnego, nieprzepuszczającego powietrza obuwia, które sprzyja nadmiernemu poceniu się stóp, również jest istotne, ponieważ wilgotne środowisko sprzyja rozwojowi wirusa. W przypadku drobnych skaleczeń czy otarć, należy je szybko opatrzyć i zabezpieczyć, aby zapobiec infekcji.
- Regularne i dokładne mycie rąk, zwłaszcza po kontakcie z miejscami publicznymi.
- Noszenie obuwia ochronnego (np. klapek) w miejscach wilgotnych i publicznych (baseny, sauny, szatnie).
- Unikanie chodzenia boso w miejscach o podwyższonym ryzyku zakażenia wirusem HPV.
- Nie dzielenie się osobistymi przedmiotami, takimi jak ręczniki, obuwie czy skarpetki.
- Regularne nawilżanie skóry, aby zapobiec jej pękaniu i powstawaniu mikrouszkodzeń.
- Szybkie opatrywanie wszelkich skaleczeń, otarć i ranek na skórze.
- Wzmacnianie ogólnej odporności organizmu poprzez zdrowy styl życia.
Pamiętaj, że profilaktyka jest najskuteczniejszą metodą walki z kurzajkami. Stosując się do powyższych zaleceń, można znacząco zmniejszyć ryzyko zarażenia wirusem HPV i cieszyć się zdrową skórą wolną od nieestetycznych zmian.
Kiedy należy zgłosić się do lekarza w sprawie kurzajek
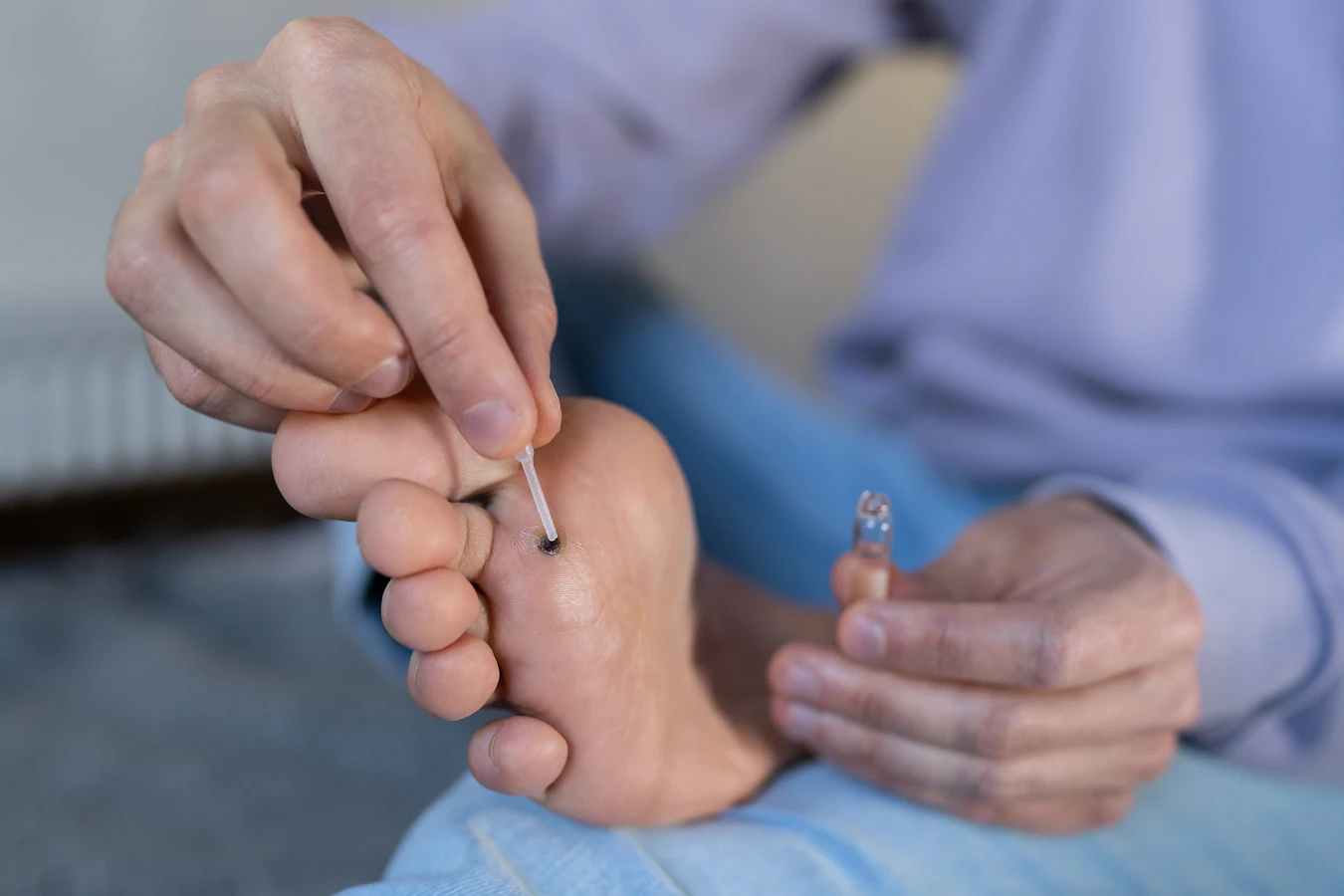
Choć wiele kurzajek można próbować leczyć domowymi sposobami lub preparatami dostępnymi bez recepty, istnieją sytuacje, w których konieczna jest konsultacja lekarska. Zrozumienie, kiedy należy zgłosić się do specjalisty, jest kluczowe dla skutecznego i bezpiecznego leczenia, a także dla wykluczenia innych, potencjalnie groźniejszych schorzeń. Przede wszystkim, jeśli kurzajka jest bardzo bolesna, krwawi, szybko się zmienia, lub jeśli podejrzewamy, że może to być coś więcej niż tylko zwykła brodawka, wizyta u lekarza jest wskazana. Samodiagnoza w takich przypadkach może być myląca i prowadzić do opóźnienia właściwego leczenia.
Szczególną ostrożność powinny zachować osoby z osłabionym układem odpornościowym. Dotyczy to pacjentów po przeszczepach organów, osób zakażonych wirusem HIV, chorujących na AIDS, a także osób przyjmujących leki immunosupresyjne. U tych pacjentów infekcje HPV mogą przybierać cięższą postać i być trudniejsze do leczenia. Ponadto, u osób z obniżoną odpornością, niektóre typy wirusa HPV, które zazwyczaj powodują łagodne brodawki, mogą mieć potencjał onkogenny, dlatego tak ważne jest regularne monitorowanie stanu skóry i konsultacje lekarskie.
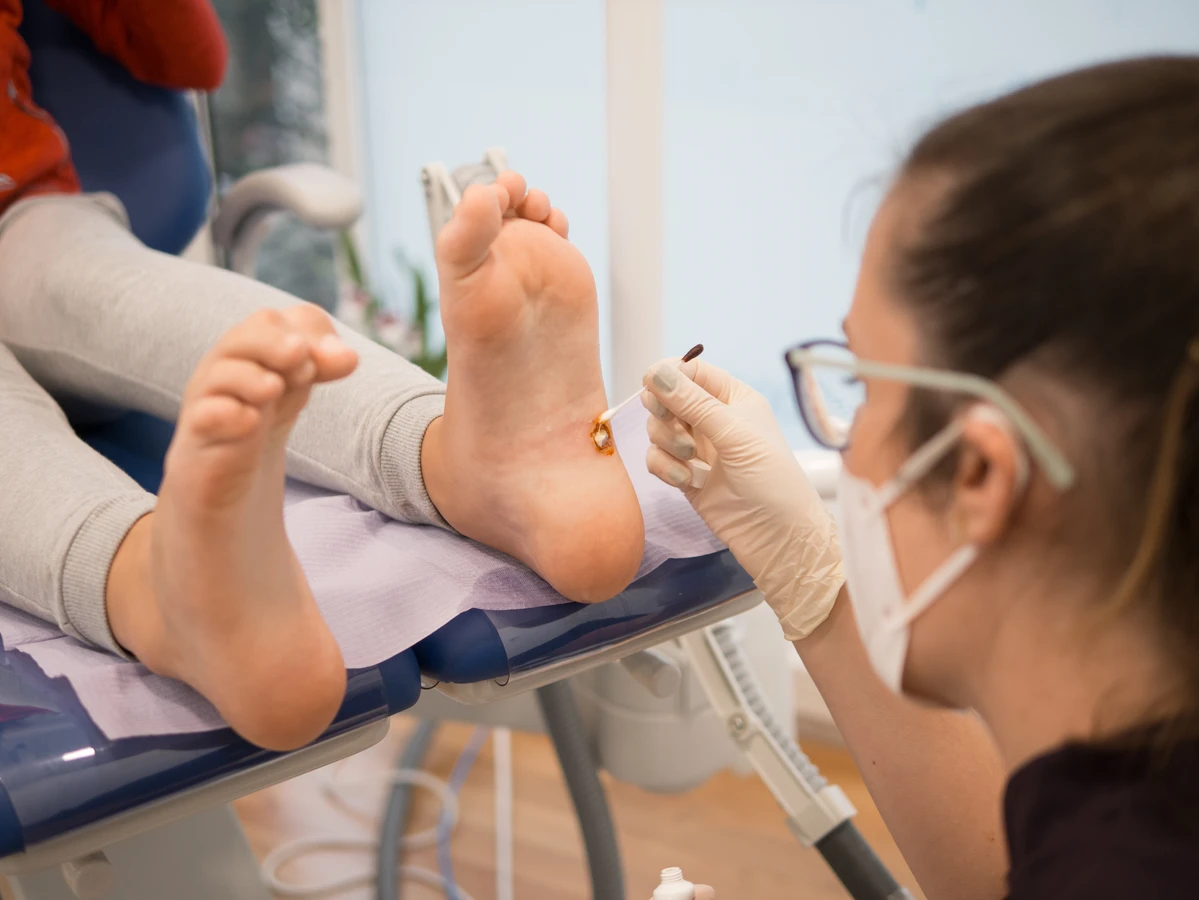
Jeśli kurzajki są liczne, szybko się rozprzestrzeniają lub nawracają pomimo stosowania dostępnych metod leczenia, również warto skonsultować się z lekarzem. Może to świadczyć o tym, że stosowane metody są nieskuteczne lub że wirus jest szczególnie oporny. Lekarz, na podstawie oceny klinicznej i ewentualnych dodatkowych badań, może zaproponować bardziej zaawansowane metody leczenia, takie jak krioterapię (wymrażanie), elektrokoagulację (wypalanie), laseroterapię, czy w uzasadnionych przypadkach leczenie farmakologiczne.
Lokalizacja kurzajki również ma znaczenie. Brodawki zlokalizowane w okolicach narządów płciowych, na twarzy, czy w okolicach paznokci mogą wymagać specjalistycznego podejścia. Szczególnie niebezpieczne mogą być kurzajki pojawiające się w okolicach oczu lub ust, ze względu na ryzyko podrażnienia i potencjalnego uszkodzenia tych wrażliwych obszarów. Lekarz będzie w stanie ocenić ryzyko i dobrać odpowiednią metodę leczenia, minimalizując ewentualne powikłania.
- Kurzajka jest bolesna, krwawi lub szybko się zmienia.
- Podejrzenie, że zmiana skórna może być czymś więcej niż tylko kurzajką.
- Osłabiony układ odpornościowy (np. po przeszczepie, zakażenie HIV, przyjmowanie leków immunosupresyjnych).
- Liczne, szybko rozprzestrzeniające się lub nawracające kurzajki.
- Nieskuteczność domowych metod leczenia lub preparatów bez recepty.
- Kurzajki zlokalizowane w okolicy narządów płciowych, na twarzy lub w okolicach paznokci.
- Zmiany budzące niepokój lub wątpliwości co do ich charakteru.
Nie należy bagatelizować problemu kurzajek, zwłaszcza jeśli występują u dzieci, osób starszych lub osób z chorobami przewlekłymi. Wczesna konsultacja lekarska i prawidłowo dobrane leczenie mogą zapobiec powikłaniom, przyspieszyć proces zdrowienia i zapewnić komfort życia.