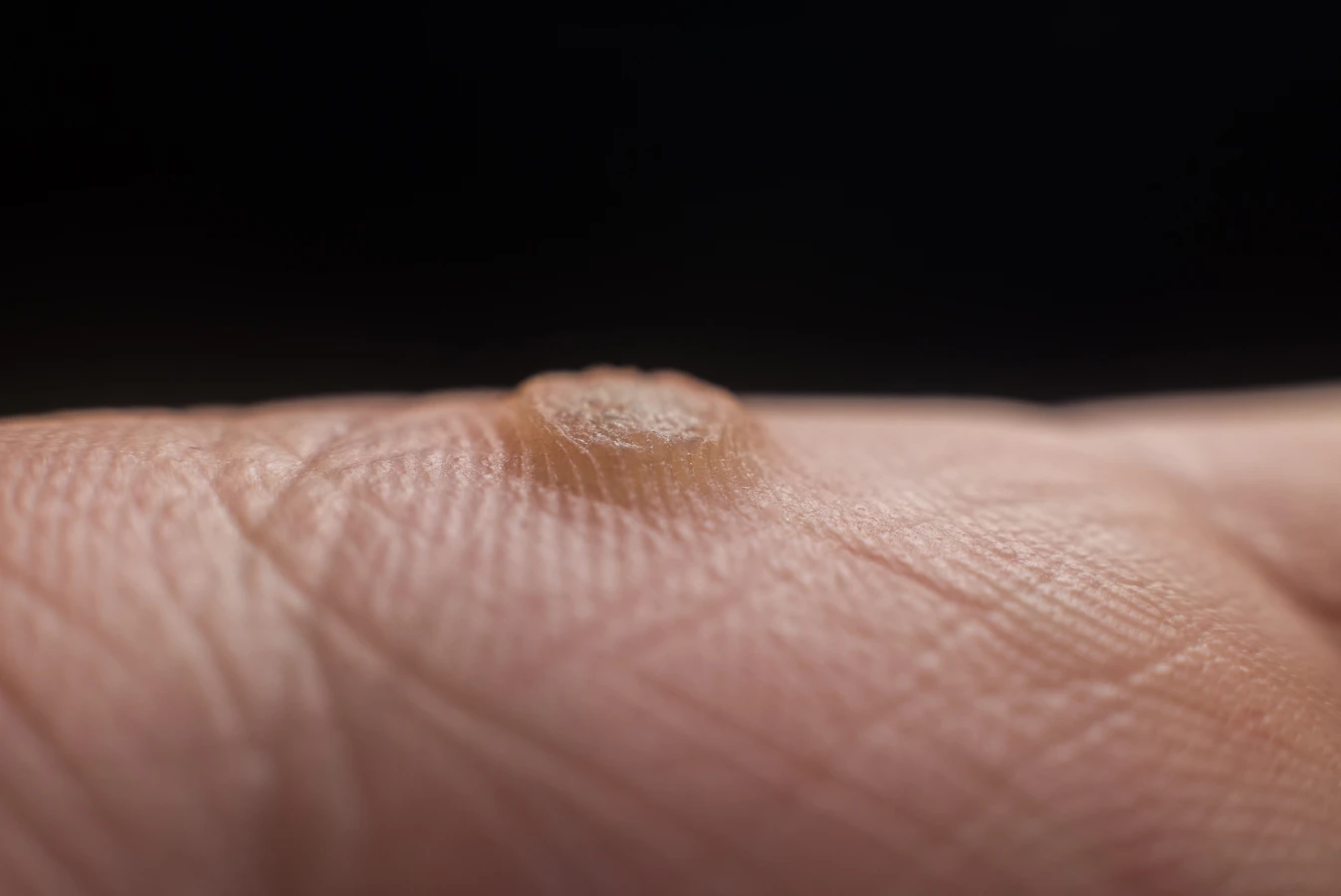
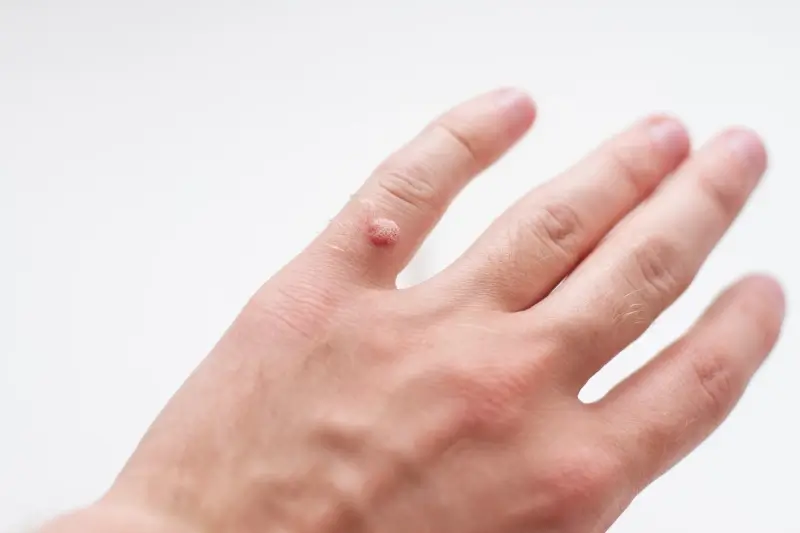
Kurzajki, znane również jako brodawki, to powszechne zmiany skórne wywoływane przez wirus brodawczaka ludzkiego (HPV). Ten wirus jest niezwykle rozpowszechniony i istnieje wiele jego typów, a niektóre z nich mają predyspozycje do infekowania komórek skóry, prowadząc do nadmiernego ich rozrostu. Jak powstają kurzajki? Głównym winowajcą jest właśnie wirus HPV, który dostając się do naskórka, zaczyna namnażać się w komórkach nabłonkowych. Infekcja zazwyczaj nie daje natychmiastowych objawów; okres inkubacji może trwać od kilku tygodni do nawet kilku miesięcy. Wirus preferuje miejsca, gdzie skóra jest uszkodzona – drobne skaleczenia, zadrapania czy otarcia stanowią dla niego otwartą drogę do wniknięcia. Dzieje się tak często podczas kontaktu z przedmiotami lub powierzchniami, na których obecne są cząsteczki wirusa, zwłaszcza w wilgotnym środowisku, takim jak baseny, sauny czy szatnie. Rodzaj wirusa HPV decyduje o tym, gdzie kurzajka się pojawi i jak będzie wyglądać. Niektóre typy wirusa są odpowiedzialne za brodawki na dłoniach i stopach, inne za te zlokalizowane w okolicy narządów płciowych, a jeszcze inne mogą przyczyniać się do rozwoju nowotworów. Zrozumienie, jak powstają kurzajki, jest kluczowe dla zapobiegania ich rozprzestrzenianiu się i skutecznego leczenia.
Warto podkreślić, że układ odpornościowy zdrowego człowieka jest w stanie skutecznie walczyć z wirusem HPV. W wielu przypadkach infekcja ustępuje samoistnie w ciągu kilku miesięcy lub lat, ponieważ organizm rozpoznaje wirusa i eliminuje go. Jednak u osób z osłabioną odpornością, na przykład po przebytych chorobach, w trakcie leczenia immunosupresyjnego lub z powodu innych schorzeń, wirus może przetrwać i powodować powstawanie uporczywych kurzajek. Dlatego też niektóre osoby są bardziej podatne na rozwój brodawek niż inne. Kontakt z wirusem nie zawsze prowadzi do infekcji; wiele zależy od indywidualnej odpowiedzi immunologicznej. W miejscach publicznych, gdzie występuje duża liczba osób i potencjalne źródła zakażenia, ryzyko kontaktu z wirusem jest wyższe. Szczególną ostrożność powinny zachować osoby pracujące w służbie zdrowia, nauczyciele czy pracownicy salonów kosmetycznych, którzy mają częsty kontakt z klientami i różnymi powierzchniami.
Mechanizm działania wirusa polega na wnikaniu do komórek nabłonka, gdzie wykorzystuje ich mechanizmy do własnego namnażania. Wirus HPV powoduje przyspieszone dzielenie się komórek skóry, co prowadzi do powstania charakterystycznego, nieprawidłowego zgrubienia, czyli brodawki. Komórki zainfekowane przez wirusa mogą wykazywać pewne cechy atypowe, ale zazwyczaj nie są one złośliwe, jeśli chodzi o brodawki skórne. Kluczowe jest zrozumienie, że kurzajki nie są wynikiem złej higieny, choć nieodpowiednie warunki mogą sprzyjać ich rozwojowi i rozprzestrzenianiu. Sama obecność wirusa na skórze nie musi oznaczać natychmiastowego pojawienia się kurzajki; potrzebny jest odpowiedni moment i warunki, aby wirus mógł zainfekować komórki i wywołać ich niekontrolowany wzrost. Dlatego tak ważna jest profilaktyka, zwłaszcza w miejscach o podwyższonym ryzyku transmisji wirusa.
Drogie drogi zakażenia wirusem HPV prowadzące do kurzajek
Zakażenie wirusem HPV, odpowiedzialnym za powstawanie kurzajek, może nastąpić na wiele sposobów. Najczęściej jest to droga bezpośredniego kontaktu ze skórą osoby zarażonej. Dotknięcie kurzajki, nawet przez chwilę, może wystarczyć, aby wirus przeniósł się na naszą skórę. Ponieważ wirus HPV namnaża się w komórkach nabłonka, łatwo się on rozprzestrzenia, zwłaszcza jeśli nasza skóra ma jakieś mikrouszkodzenia. To właśnie te drobne ranki, pęknięcia czy otarcia stanowią bramę dla wirusa do wniknięcia do organizmu. Dzieci, bawiąc się i eksplorując świat, często zadrapują sobie skórę, co czyni je bardziej podatnymi na zakażenie. Nawet codzienne czynności, takie jak podawanie ręki osobie z kurzajkami, mogą prowadzić do przeniesienia wirusa, jeśli nasza dłoń ma na przykład małe skaleczenie.
Kolejną istotną drogą zakażenia jest kontakt pośredni, czyli poprzez przedmioty i powierzchnie, które miały kontakt z zainfekowaną skórą. Miejsca publiczne o dużej wilgotności i cieple sprzyjają przetrwaniu wirusa poza organizmem. Są to między innymi:
- Baseny i aquaparki – wilgotne środowisko sprzyja namnażaniu się wirusa na brzegach basenów i w przebieralniach.
- Sauny i łaźnie – wysoka temperatura i wilgoć tworzą idealne warunki dla wirusa.
- Prysznice i szatnie – wspólne przestrzenie, gdzie często chodzimy boso, stwarzają ryzyko kontaktu z wirusem.
- Siłownie – sprzęt do ćwiczeń, maty czy podłogi mogą być źródłem zakażenia.
- Publiczne toalety – klamki, deski sedesowe czy podłogi mogą być skażone.
Dotykanie tych powierzchni, a następnie przeniesienie wirusa do ust, nosa lub na uszkodzoną skórę, może skutkować infekcją. Dlatego ważne jest, aby unikać chodzenia boso w miejscach publicznych i dbać o higienę rąk, zwłaszcza po skorzystaniu z nich.
Sam fakt obecności wirusa HPV na skórze nie oznacza automatycznie pojawienia się kurzajki. Kluczowa jest reakcja układu odpornościowego. U osób z silną odpornością wirus może zostać zneutralizowany, zanim zdąży zainfekować komórki. Jednak u osób z obniżoną odpornością, na przykład po chorobie, w trakcie leczenia immunosupresyjnego lub z powodu chorób przewlekłych, wirus ma większe szanse na rozwój. Warto również wspomnieć o możliwości autoinokulacji, czyli przeniesienia wirusa z jednej części ciała na inną. Jeśli osoba ma kurzajkę na dłoni, a następnie dotknie nią inne miejsce na ciele, na przykład twarzy lub nogi, może tam dojść do powstania nowej brodawki. To tłumaczy, dlaczego kurzajki często pojawiają się w skupiskach. Rozprzestrzenianiu się wirusa sprzyja również długotrwałe utrzymywanie się wilgoci na skórze, co osłabia jej naturalną barierę ochronną.
Znaczenie czynników osłabiających odporność w powstawaniu kurzajek
Istnieje wiele sytuacji i stanów, które mogą negatywnie wpływać na funkcjonowanie układu odpornościowego, czyniąc nas bardziej podatnymi na zakażenia wirusem HPV. Do najczęstszych należą:
- Przewlekły stres – długotrwałe napięcie emocjonalne prowadzi do wydzielania kortyzolu, hormonu, który może hamować aktywność komórek odpornościowych.
- Niedobory żywieniowe – brak kluczowych witamin i minerałów, takich jak witamina C, D, cynk czy selen, osłabia zdolność organizmu do produkcji przeciwciał i komórek odpornościowych.
- Brak snu – niedostateczna ilość snu zaburza procesy regeneracyjne organizmu i wpływa negatywnie na funkcje immunologiczne.
- Choroby przewlekłe – cukrzyca, choroby autoimmunologiczne czy schorzenia układu oddechowego mogą osłabiać ogólną kondycję organizmu i jego zdolność do walki z infekcjami.
- Przyjmowanie niektórych leków – terapia immunosupresyjna stosowana po przeszczepach narządów lub w leczeniu chorób autoimmunologicznych znacząco obniża odporność.
- Wiek – zarówno bardzo młody wiek (niemowlęta i małe dzieci), jak i zaawansowany wiek wiążą się z mniejszą efektywnością układu odpornościowego.
Wszystkie te czynniki mogą sprawić, że nawet niewielka ekspozycja na wirusa HPV zakończy się infekcją i rozwojem kurzajek. Dlatego dbanie o ogólny stan zdrowia i wzmacnianie odporności jest kluczowe nie tylko dla uniknięcia kurzajek, ale także dla ogólnego samopoczucia i ochrony przed wieloma innymi chorobami.
Często obserwuje się, że kurzajki pojawiają się lub nawracają w okresach obniżonej odporności, na przykład po przebytej grypie czy w czasie silnego stresu. To potwierdza ścisły związek między kondycją immunologiczną a podatnością na infekcje wirusowe. Wirus HPV jest oportunistyczny – czeka na moment, gdy układ odpornościowy jest zajęty walką z innym zagrożeniem lub jest po prostu osłabiony. Wtedy wirus może swobodnie zainfekować komórki i rozpocząć swój cykl rozwojowy. Dlatego też osoby, które często chorują, przyjmują leki immunosupresyjne lub mają inne schorzenia wpływające na odporność, są bardziej narażone na uporczywe i rozległe kurzajki. W takich przypadkach, oprócz leczenia miejscowego zmian skórnych, kluczowe jest wspieranie organizmu od wewnątrz, poprzez odpowiednią dietę, suplementację (po konsultacji z lekarzem) i unikanie czynników stresogennych.
Wpływ kontaktu z zakażonymi powierzchniami na powstawanie kurzajek
Jak powstają kurzajki w kontekście kontaktu z otoczeniem? Jedną z najczęstszych dróg infekcji jest właśnie pośredni kontakt z powierzchniami, na których znajdują się cząsteczki wirusa HPV. Wirus ten jest dość odporny na czynniki zewnętrzne i może przetrwać poza organizmem człowieka przez pewien czas, zwłaszcza w wilgotnym środowisku. Miejsca publiczne, gdzie wiele osób przebywa w bliskim kontakcie i często korzysta z tych samych obiektów, stanowią idealne wylęgarnie dla wirusa. Dotknięcie takiej zakażonej powierzchni, a następnie przeniesienie wirusa na własną skórę, zwłaszcza jeśli jest ona uszkodzona, może prowadzić do infekcji i rozwoju kurzajek.
Szczególnie narażone na kontakt z wirusem HPV są miejsca takie jak:
- Podłogi w publicznych łaźniach, prysznicach i przebieralniach.
- Mokre ręczniki i inne tekstylia.
- Sprzęt sportowy w siłowniach i klubach fitness.
- Klamki, poręcze i przyciski w miejscach publicznych.
- Wspólne ręczniki w toaletach.
- Powierzchnie w środkach transportu publicznego.
- Place zabaw i inne miejsca rekreacji.
Dlatego właśnie tak ważne jest, aby w takich miejscach unikać chodzenia boso, używać własnych ręczników i dbać o regularne mycie rąk. Szczególną ostrożność powinny zachować osoby o obniżonej odporności, dzieci oraz osoby zmagające się z problemami skórnymi, takimi jak egzema czy łuszczyca, które mogą zwiększać podatność na infekcje. Nawet drobne zadrapanie czy ukąszenie owada na skórze może stanowić wrotne miejsce dla wirusa.
Wirus HPV zazwyczaj nie jest w stanie przeniknąć przez nieuszkodzoną, zdrową skórę. Kluczowe są więc wszelkie mikrouszkodzenia: drobne skaleczenia, pęknięcia naskórka, otarcia, a nawet maceracja skóry spowodowana długotrwałym kontaktem z wilgocią. W takich sytuacjach wirus może wniknąć do głębszych warstw naskórka, gdzie rozpoczyna swoją replikację. Okres inkubacji od momentu zakażenia do pojawienia się widocznej kurzajki może być bardzo długi, od kilku tygodni do kilku miesięcy, co utrudnia zidentyfikowanie konkretnego źródła infekcji. Dlatego też, nawet jeśli kurzajka pojawi się po pewnym czasie, należy pamiętać o potencjalnym kontakcie z zakażonymi powierzchniami w przeszłości. Warto również zwrócić uwagę na fakt, że niektóre typy wirusa HPV są bardziej zaraźliwe od innych, a ich zdolność do przetrwania poza organizmem może się różnić. Dlatego też, pomimo zachowania ostrożności, ryzyko zakażenia nigdy nie jest zerowe, ale można je znacząco zminimalizować poprzez odpowiednie środki profilaktyczne.
Wpływ autoinokulacji na rozprzestrzenianie się kurzajek na ciele
Jednym z istotnych czynników, które przyczyniają się do powstawania nowych kurzajek, jest zjawisko autoinokulacji. Termin ten odnosi się do sytuacji, w której osoba zarażona wirusem HPV przenosi go z jednej części swojego ciała na inną. Dzieje się tak zazwyczaj poprzez bezpośredni kontakt – na przykład, jeśli osoba ma kurzajkę na palcu, a następnie dotknie nią twarzy, nogi lub innej części ciała, może tam dojść do zainfekowania i rozwoju nowej brodawki. Jest to szczególnie częste u dzieci, które często nieświadomie drapią lub dotykają istniejących zmian skórnych, przyczyniając się do ich rozprzestrzeniania.
Autoinokulacja może przebiegać na kilka sposobów, w zależności od lokalizacji pierwotnej kurzajki i miejsca wtórnego zakażenia. Na przykład:
- Drapanie kurzajki na dłoni i przeniesienie wirusa na inne części ręki, a nawet na twarz.
- Dotykanie kurzajki na stopie i przeniesienie wirusa na inne palce u stóp lub na skórę nogi.
- Przeniesienie wirusa z obszarów intymnych (jeśli występują tam brodawki płciowe) na inne części ciała.
- Dotykanie kurzajek podczas golenia lub depilacji, co może prowadzić do rozprzestrzenienia wirusa na ogolone miejsca.
Zjawisko to tłumaczy, dlaczego kurzajki często pojawiają się w skupiskach lub na różnych, pozornie niezwiązanych ze sobą częściach ciała. Jest to sygnał, że wirus HPV aktywnie rozprzestrzenia się w obrębie organizmu danej osoby. Warto podkreślić, że autoinokulacja jest bardziej prawdopodobna, gdy układ odpornościowy jest osłabiony, co czyni organizm mniej skutecznym w zwalczaniu wirusa.
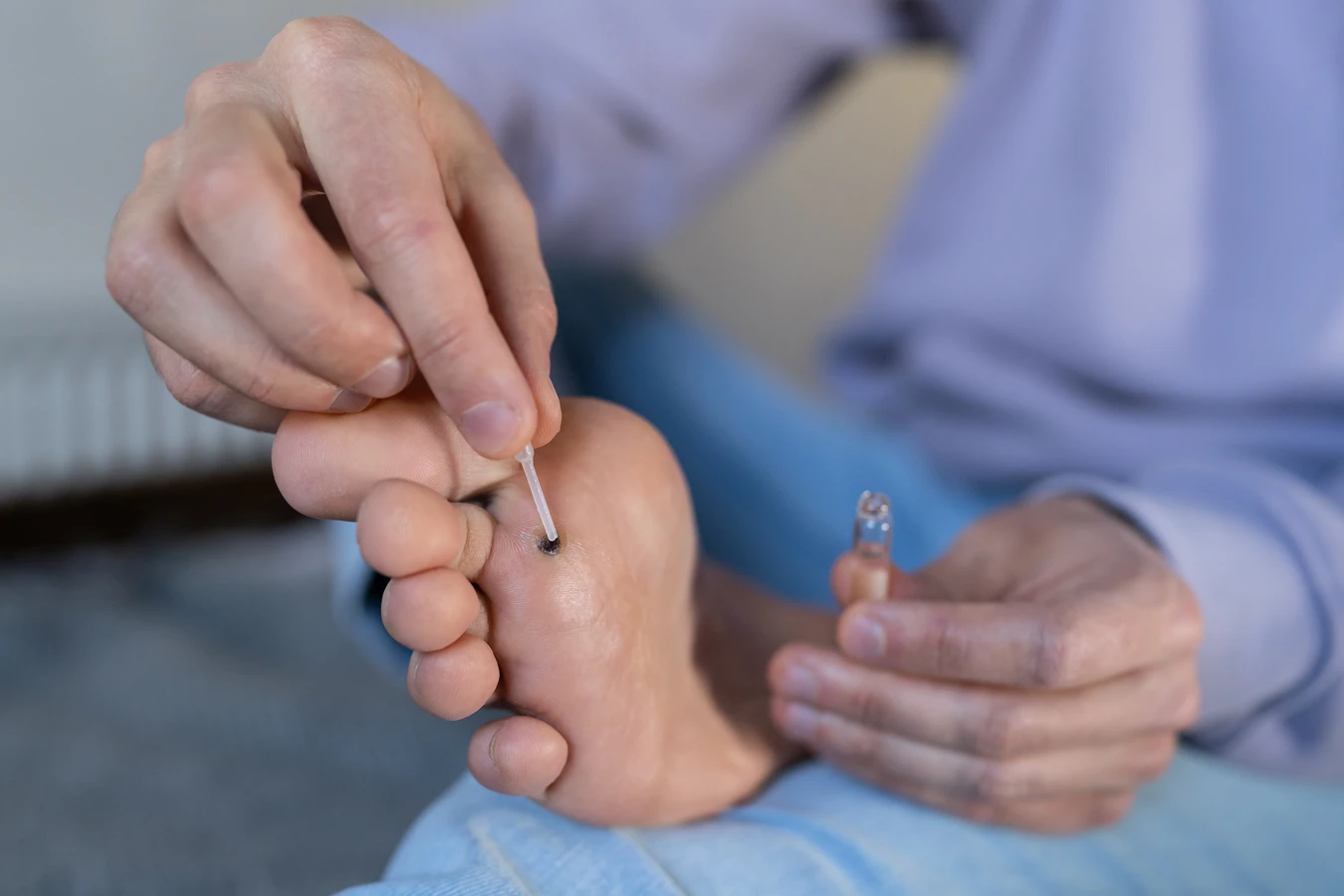
Aby zapobiegać autoinokulacji, kluczowe jest unikanie dotykania, drapania czy skubania istniejących kurzajek. Jeśli konieczne jest dotknięcie zmiany, należy to robić w rękawiczkach lub po umyciu rąk, a następnie ponownie umyć ręce. Ważne jest również, aby po kontakcie z kurzajką dokładnie umyć ręce, zwłaszcza przed dotknięciem twarzy lub innych części ciała. W przypadku wystąpienia kurzajek, zaleca się jak najszybsze podjęcie leczenia, aby zminimalizować ryzyko rozprzestrzeniania się wirusa. W leczeniu brodawek, zwłaszcza tych opornych na domowe sposoby, pomocne mogą być metody dostępne w gabinetach lekarskich lub kosmetycznych, które skutecznie usuwają istniejące zmiany i redukują ryzyko dalszego zakażenia. Dbanie o higienę osobistą i świadomość potencjalnych dróg zakażenia są kluczowe w walce z tym powszechnym problemem.
Rola kontaktu wirusa HPV z uszkodzoną skórą w powstawaniu kurzajek
Jak powstają kurzajki? Kluczowym elementem w procesie infekcji wirusem HPV jest stan skóry, z którą wirus ma kontakt. Choć wirus jest bardzo powszechny, nie każdy kontakt z nim kończy się rozwojem kurzajki. Zwykle, aby wirus mógł zainfekować komórki nabłonka, potrzebuje on „wejścia”, czyli przerwania ciągłości bariery ochronnej, jaką stanowi zdrowa skóra. Drobne skaleczenia, zadrapania, pęknięcia naskórka, otarcia, a nawet maceracja skóry spowodowana długotrwałym kontaktem z wilgocią, stanowią idealne warunki dla wirusa do wniknięcia do organizmu.
Szczególnie narażone na uszkodzenia są miejsca, które mają częsty kontakt z otoczeniem lub są poddawane obciążeniom mechanicznym. Na przykład:
- Dłonie – narażone na liczne drobne urazy podczas codziennych czynności, pracy fizycznej czy kontaktu z ostrymi przedmiotami.
- Stopy – szczególnie pięty i okolice paznokci, gdzie skóra jest grubsza i bardziej podatna na pękanie, zwłaszcza w suchych warunkach lub podczas noszenia nieodpowiedniego obuwia.
- Łokcie i kolana – miejsca narażone na otarcia podczas upadków czy kontaktu z twardymi powierzchniami.
- Skórki wokół paznokci – często uszkadzane podczas obgryzania paznokci lub nieumiejętnego manicure.
W tych miejscach wirus HPV ma ułatwiony dostęp do komórek naskórka. Po wniknięciu wirus zaczyna namnażać się w komórkach nabłonkowych, powodując ich nadmierny wzrost i prowadząc do powstania charakterystycznej brodawki. Czas od momentu zakażenia do pojawienia się widocznej kurzajki może być różny – od kilku tygodni do kilku miesięcy, co sprawia, że często trudno jest określić dokładne źródło infekcji.
Warto również wspomnieć o roli wilgoci w osłabianiu bariery skórnej. Długotrwałe narażenie skóry na wilgoć, na przykład w wyniku noszenia nieprzewiewnego obuwia, spędzania czasu w wilgotnych pomieszczeniach (jak baseny czy sauny) lub nadmiernej potliwości, może prowadzić do maceracji naskórka. Maceracja sprawia, że skóra staje się miękka, krucha i bardziej podatna na uszkodzenia, co ułatwia wirusowi HPV wniknięcie. Dlatego też, oprócz unikania bezpośredniego kontaktu z wirusem, ważne jest również dbanie o odpowiednią higienę i ochronę skóry, zwłaszcza w miejscach potencjalnie narażonych na zakażenie. W przypadku osób z chorobami skóry, takimi jak egzema, łuszczyca czy atopowe zapalenie skóry, bariera skórna jest już osłabiona, co czyni je bardziej podatnymi na infekcje wirusowe, w tym na rozwój kurzajek.
Specyfika wirusa HPV a powstawanie różnych typów kurzajek
Wirus brodawczaka ludzkiego (HPV) to nie pojedynczy patogen, lecz ogromna rodzina wirusów, licząca ponad sto pięćdziesiąt różnych typów. Każdy z tych typów ma swoje preferencje dotyczące tkanek, które infekuje, oraz może wywoływać różne rodzaje zmian skórnych. To właśnie specyfika konkretnego typu wirusa HPV decyduje o tym, jak powstają kurzajki, gdzie się pojawiają i jak wyglądają. Niektóre typy wirusa są odpowiedzialne za łagodne brodawki na skórze, podczas gdy inne mogą być związane z poważniejszymi schorzeniami, w tym z nowotworami. Zrozumienie tej zależności jest kluczowe dla właściwej diagnostyki i leczenia.
Różne typy wirusa HPV mają tendencję do atakowania określonych obszarów ciała i wywoływania specyficznych zmian:
- Typy HPV 1, 2, 4 są najczęściej odpowiedzialne za powstawanie brodawek pospolitych, czyli typowych kurzajek, które najczęściej pojawiają się na dłoniach, palcach i stopach. Mogą mieć szorstką, nierówną powierzchnię i często są mylone z odciskami.
- Typy HPV 6 i 11 są częstą przyczyną brodawek płciowych (kłykcin kończystych), które lokalizują się w okolicy narządów płciowych, odbytu, a czasem także na twarzy i w jamie ustnej. Mają charakterystyczny wygląd kalafiorowaty.
- Typy HPV 3, 10, 27, 40 mogą powodować brodawki płaskie, które są mniej widoczne, mają gładką powierzchnię i mogą występować w większej liczbie, często na twarzy i grzbietach dłoni.
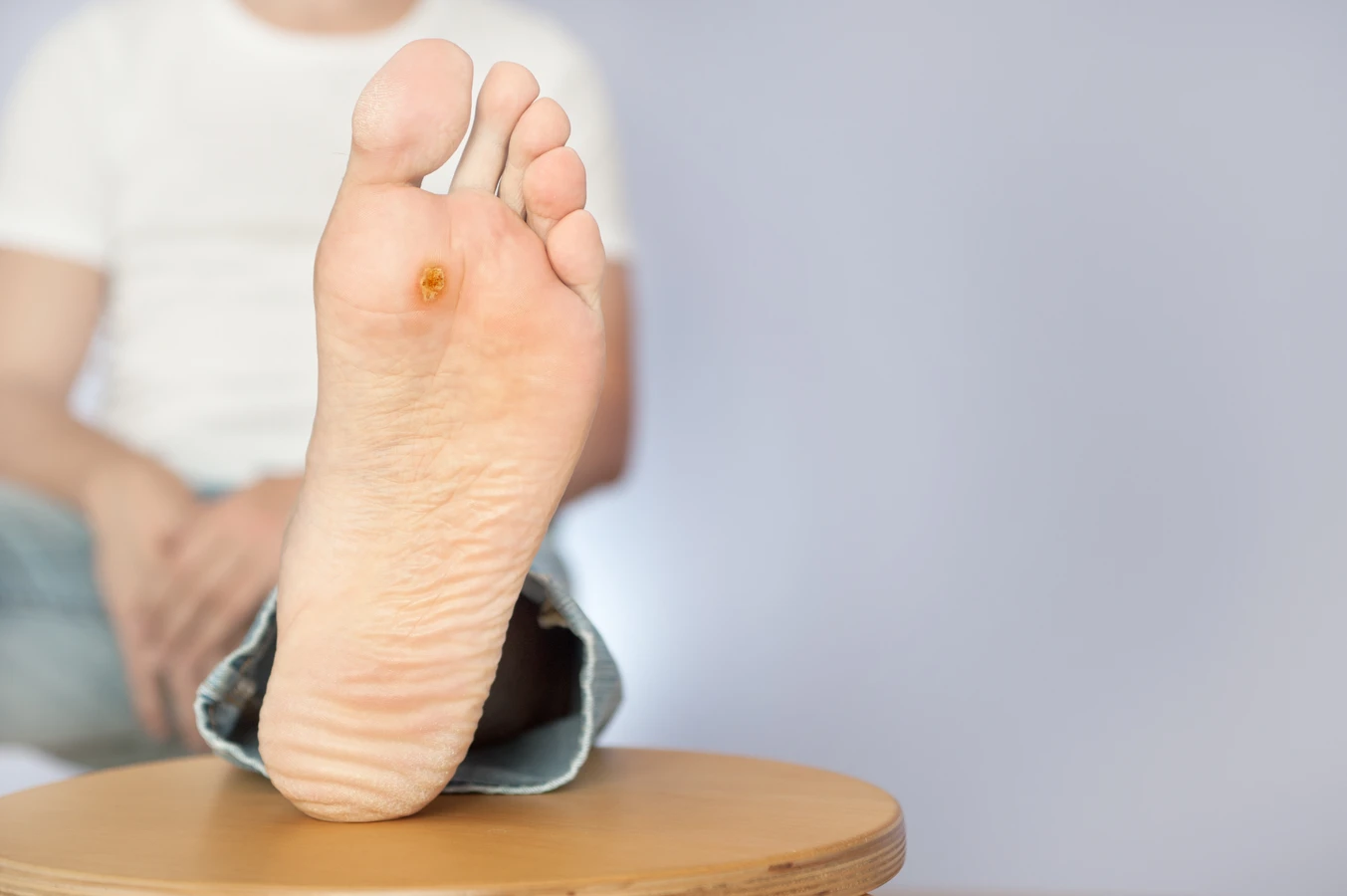
- Typy HPV 1, 2, 3, 4, 6, 7, 40, 41, 49, 57, 60, 65, 77 są związane z brodawkami stóp, zwanymi kurzajkami podeszwowymi. Te są szczególnie bolesne, ponieważ rosną do wewnątrz pod wpływem nacisku stopy i często są pokryte czarnymi punktami (zakrzepłe naczynia krwionośne).
To zróżnicowanie typów wirusa HPV wyjaśnia, dlaczego kurzajki mogą mieć tak odmienny wygląd i lokalizację. Choć mechanizm powstawania jest podobny – infekcja komórek nabłonka – to cechy charakterystyczne zmian wynikają ze specyfiki danego szczepu wirusa.
Warto również podkreślić, że niektóre typy wirusa HPV, zwłaszcza tzw. typy wysokiego ryzyka (np. HPV 16, 18, 31, 33, 45, 52, 58), mają potencjał do wywoływania zmian przednowotworowych i nowotworowych, zwłaszcza w obrębie szyjki macicy, ale także w innych obszarach ciała. Na szczęście, typy HPV odpowiedzialne za zwykłe kurzajki skórne zazwyczaj nie należą do tej grupy. Niemniej jednak, kontakt z wirusem HPV zawsze stanowi pewne ryzyko, a jego obecność w organizmie powinna być monitorowana, zwłaszcza w kontekście profilaktyki nowotworowej. Zrozumienie, jak powstają kurzajki, w tym specyfiki wirusa, jest kluczowe dla podejmowania świadomych decyzji dotyczących profilaktyki, higieny i ewentualnego leczenia.